消化管粘膜下腫瘍(SMT)は、粘膜筋板、粘膜下層、または固有筋層に由来する隆起性病変であり、管腔外病変となる場合もある。医療技術の発展に伴い、従来の外科的治療法は徐々に低侵襲治療の時代へと移行しつつある。腹腔鏡手術やロボット手術などがある。しかし、臨床現場では「手術」がすべての患者に適しているわけではないことがわかる。近年、内視鏡治療の価値が徐々に注目されるようになってきた。SMTの内視鏡診断と治療に関する中国専門家コンセンサスの最新版が発表された。本稿では、関連する知識を簡単に学ぶ。
1.SMT流行の特徴リスティックス
(1)SMの発生率Tは消化管のさまざまな部位で不均一であり、胃はSMTの最も一般的な部位である。
さまざまな消化管の各部位における発生頻度は均一ではなく、上部消化管の発生頻度が最も高い。これらのうち、3分の2は胃に発生し、次いで食道、十二指腸、結腸の順となっている。
(2)組織病理学的SMTの種類は複雑ですが、ほとんどのSMTは良性病変であり、悪性病変はごく少数です。
A.SMTには異所性膵組織や腫瘍性病変などの非腫瘍性病変。
B.腫瘍性病変の中で胃腸平滑筋腫、脂肪腫、ブルセラ腺腫、顆粒膜細胞腫、シュワン細胞腫、グロムス腫瘍はほとんどが良性であり、15%未満が悪性腫瘍として現れることがあります。
C.消化管間質SMTにおける消化管間質腫瘍(GIST)および神経内分泌腫瘍(NET)は、悪性化の可能性を秘めた腫瘍ですが、その悪性度は腫瘍の大きさ、位置、種類によって異なります。
D.SMTの位置は関連しています病理学的分類について:a. 平滑筋腫は食道SMTの一般的な病理学的タイプであり、食道SMTの60~80%を占め、食道の中部および下部に発生しやすい。b. 胃SMTの病理学的タイプは比較的複雑で、GIST、平滑筋腫などがある。胃のSMTの中では、GISTは胃底部と胃体部に最も多く見られ、平滑筋腫は通常、噴門部と胃体部の上部に位置し、異所性膵臓と異所性膵臓が最も一般的です。脂肪腫は胃前庭部に多く見られます。c. 脂肪腫と嚢胞は十二指腸の下行部と球部により多く見られます。d. 下部消化管のSMTでは、脂肪腫は結腸に多く、NETは直腸に多く見られます。
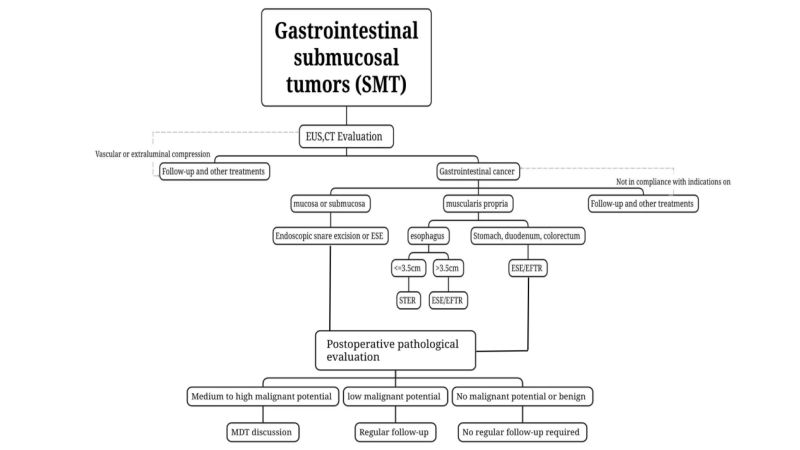
(3)CTとMRIを用いて腫瘍のグレード分類、治療、評価を行う。悪性腫瘍の疑いがあるSMTや、腫瘍が大きい(長い)SMTの場合直径が2cmを超える場合は、CTおよびMRI検査が推奨されます。
CTやMRIなどの他の画像診断法もSMTの診断において非常に重要です。これらの画像診断法では、腫瘍の発生部位、増殖パターン、病変の大きさ、形状、分葉の有無、密度、均一性、造影効果の程度、境界輪郭などを直接表示でき、腫瘍の厚さや程度も確認できます。消化管壁の拡大。さらに重要なことに、これらの画像検査では、病変が隣接構造に浸潤しているかどうか、また周囲の腹膜、リンパ節、その他の臓器に転移しているかどうかを検出できます。これらは、腫瘍の臨床的グレード分類、治療、予後評価の主要な方法です。
(4)組織採取は推奨されない脂肪腫、嚢胞、異所性膵臓など、従来の内視鏡検査と超音波内視鏡検査(EUS)を組み合わせることで診断可能な良性SMTに推奨されます。
悪性病変が疑われる場合、または従来の内視鏡検査とEUSを組み合わせても良性か悪性かを評価できない場合は、EUSガイド下穿刺吸引生検(内視鏡超音波ガイド下穿刺吸引生検)を用いることができる。術前病理評価のために、超音波内視鏡下穿刺吸引生検(EUS-FNA/FNB)、粘膜切開生検(粘膜切開補助生検、MIAB)などを用いて生検サンプルを採取する。EUS-FNAの限界と内視鏡切除への影響を考慮し、内視鏡手術の適応となる患者については、腫瘍が完全に切除できることを前提として、成熟した内視鏡治療技術を有する施設では、術前病理診断を得ずに、経験豊富な内視鏡医が直接内視鏡切除を行うことができる。
手術前に病理学的検体を採取する方法はどれも侵襲的であり、粘膜を損傷したり、粘膜下組織に癒着を引き起こしたりするため、手術の難易度が上がり、出血や穿孔のリスクが高まる可能性がある。比率、および腫瘍の拡散。したがって、術前生検は必ずしも必要ではありません。特に、脂肪腫、嚢胞、異所性膵臓など、従来の内視鏡検査とEUSを組み合わせて診断できるSMTについては、組織サンプリングは必要ありません。
2.SMT内視鏡治療nt
(1)治療原則
リンパ節転移がない、またはリンパ節転移のリスクが非常に低い病変は、内視鏡的手法を用いて完全に切除でき、残存腫瘍や再発のリスクが低いため、治療が必要な場合には内視鏡的切除に適しています。腫瘍を完全に除去することで、残存腫瘍と再発のリスクを最小限に抑えることができます。内視鏡的切除においては、腫瘍のない状態での治療という原則に従うべきであり、切除中は腫瘍被膜の完全性を確保しなければならない。
(2)適応症
i.術前検査で悪性腫瘍が疑われる、または生検病理で悪性が確認された腫瘍、特に消化管腫瘍が疑われるもの術前評価で腫瘍長が2cm以下で再発や転移のリスクが低く、完全切除の可能性があるSTは内視鏡的に切除できます。腫瘍径が2cmを超える場合、術前評価でリンパ節転移や遠隔転移が除外され、腫瘍が完全に切除できることを前提として、成熟した内視鏡治療技術を備えた施設で経験豊富な内視鏡医が内視鏡手術を行うことができます。
ii. 症状のある(例:出血、閉塞)SMT。
iii.術前検査で良性と疑われる、または病理検査で良性と確定されたが、定期的な経過観察ができない患者、または経過観察期間中に短期間で腫瘍が増大し、強い希望を持つ患者内視鏡治療用。
(3)禁忌
i. 私にリンパ節または遠隔部位に転移した。
ii. リンパ節が透明なSMTの場合nodeまたは遠隔転移がある場合、病理学的検査のために組織生検が必要となり、これは相対的禁忌とみなされる。
iii. 詳細な術前検査後評価の結果、全身状態が悪く、内視鏡手術は不可能であると判断された。
脂肪腫や異所性膵臓などの良性病変は、一般的に痛み、出血、閉塞などの症状を引き起こしません。MTがびらん、潰瘍として現れたり、短期間で急速に増大したりする場合、悪性病変である可能性が高まります。
(4)切除方法の選択d
内視鏡的スネア切除術:術前のEUSおよびCT検査で比較的表層に位置し、腔内に突出していることが確認され、スネアを用いて一度に完全に切除できるSMTには、内視鏡的スネア切除術を用いることができる。
国内外の研究により、表在性SMT<2cmに対して安全かつ効果的であることが確認されており、出血リスクは4%〜13%、穿孔リスクはリスクは2%から70%。
内視鏡的粘膜下層剥離術(ESE):長さが2cm以上のSMT、またはEUSやCTなどの術前画像検査で確認された場合。腫瘍が腔内に突出している場合、ESEは重篤なSMTの内視鏡的スリーブ切除に実行可能である。
ESEは、内視鏡的粘膜下層剥離術(ESD)および内視鏡的粘膜切除術では、腫瘍周囲に円形の「フリップトップ」切開をルーチンで行い、SMTを覆う粘膜を除去して腫瘍を完全に露出させることで、腫瘍の完全性を維持し、手術の根治性を向上させ、術中合併症を軽減することを目的としています。1.5cm以下の腫瘍では、100%の完全切除率を達成できます。
粘膜下トンネル形成内視鏡切除術イオン、STER:食道、門部、胃体部の小彎、胃前庭部、直腸の固有筋層から発生するSMTで、トンネル形成が容易で、横径が3.5cm以下の場合、STERが好ましい治療法となる。
STERは、経口内視鏡的食道括約筋切開術(POEM)に基づいて開発された新しい技術であり、ESD技術の拡張版である。技術。SMT治療におけるSTERの一括切除率は84.9%から97.59%に達する。
内視鏡的全層切除イオン、EFTR:トンネル形成が困難な場合や、腫瘍の最大横径が3.5cm以上でSTERに適さない場合のSMTに使用できます。腫瘍が紫膜の下に突出している場合や、腔の一部から外側に増殖している場合、手術中に腫瘍が漿膜層に強く癒着していて分離できない場合にも使用できます。EFTRは内視鏡治療を行います。
穿孔部の適切な縫合EFTR後の部位はEFTRの成功の鍵となります。腫瘍再発のリスクを正確に評価し、腫瘍の播種リスクを低減するために、EFTR中に切除した腫瘍検体を切断して除去することは推奨されません。腫瘍を分割して除去する必要がある場合は、腫瘍の播種と拡散のリスクを低減するために、まず穿孔を修復する必要があります。縫合方法には、金属クリップ縫合、吸引クリップ縫合、大網パッチ縫合技術、ナイロンロープと金属クリップを組み合わせた「巾着縫合」法、レーキ金属クリップ閉鎖システム(オーバーザスコープクリップ、OTSC)、OverStitch縫合、および消化管損傷の修復や出血への対処などを行うためのその他の新しい技術などがあります。
(5)術後合併症
術中出血:患者のヘモグロビン値が20g/L以上低下する出血。
術中の大量出血を防ぐため、手術中は、より大きな血管を露出させ、電気凝固による止血を容易にするために、粘膜下層に十分な量の注射を行うべきである。術中の出血は、各種切開ナイフ、止血鉗子、金属クリップなどを用いて治療することができ、また、切開過程で露出した血管に対して予防的な止血処置を行うことができる。
術後出血:術後出血は、吐血、黒色便、または血便として現れます。重症の場合、出血性ショックを起こすことがあります。ほとんどの場合、手術後1週間以内に発生しますが、手術後2~4週間後に発生することもあります。
術後出血はしばしば術後の血圧コントロール不良や胃酸による残存血管の腐食といった要因も挙げられます。さらに、術後出血は病変部位とも関連しており、胃前庭部や直腸下部でより多く発生します。
遅発性穿孔:通常、腹部膨満、腹痛の悪化、腹膜炎の兆候、発熱として現れ、画像検査ではガスの蓄積または以前と比較してガスの蓄積が増加していることが示されます。
これは主に、傷の縫合不良、過度の電気凝固、早すぎる起床による運動、早すぎる食事、血糖コントロール不良、胃酸による傷のびらんなどの要因に関連しています。 a. 傷が大きい、または深い場合、または傷に裂傷がある場合a. 確実な変化が見られない場合は、ベッドレスト時間と絶食時間を適切に延長し、術後に胃腸減圧を行う必要があります(下部消化管手術後の患者は肛門管ドレナージを行う必要があります)。 b. 糖尿病患者は血糖値を厳密に管理する必要があります。小さな穿孔と軽度の胸部および腹部感染症の場合は、絶食、抗感染、制酸などの治療を行う必要があります。 c. 胸水がある場合は、閉鎖式胸腔ドレナージと腹部穿刺を行うことができます。スムーズなドレナージを維持するためにチューブを留置する必要があります。 d. 保存的治療後も感染が局所化しない場合、または重度の胸腹部感染症を伴う場合は、できるだけ早く外科的腹腔鏡手術を行い、穿孔修復と腹部ドレナージを行う必要があります。
ガス関連の合併症:皮下ガスを含む新生物の肺気腫、縦隔気腫、気胸、および気腹。
術中皮下気腫(顔、首、胸壁、陰嚢の気腫として示される)および縦隔気腫(喉頭蓋の腫れは胃内視鏡検査で発見されることがあるが、通常は特別な治療を必要とせず、気腫は一般的に自然に治癒する。
重度の気胸は手術中[手術中に気道内圧が20mmHgを超える]
(1mmHg=0.133kPa)、SpO2<90%、緊急ベッドサイド胸部X線で確認済み]、胸部ドレナージ後、手術を継続できる場合が多い。画像。
手術中に明らかな気腹が認められる患者には、気腹針を用いてマクファーランド点を穿刺する。右下腹部に針を刺して空気を抜き、手術終了まで穿刺針をそのままにしておき、明らかなガスの排出がないことを確認してから針を抜く。
消化管瘻:内視鏡手術によって生じた消化液が、漏出部から胸腔または腹腔に流れ込む状態。
食道縦隔瘻と食道胸部瘻はよく見られます。瘻孔が発生したら、閉鎖式胸腔ドレナージを行い、スムーズな排液を確保し、適切な栄養サポートを提供します。必要に応じて、金属クリップやさまざまな閉鎖器具を使用するか、または完全な被覆を再利用することができます。ステントやその他の方法を使用して、瘻孔。重症例では迅速な外科的処置が必要となる。
3.術後管理(fフォローアップ)
(1)良性病変:病理学脂肪腫や平滑筋腫などの良性病変は、定期的な経過観察を必ずしも必要としないことを示唆している。
(2)悪性腫瘍を伴わないSMTアリの可能性:例えば、直腸NETが2cm以上、中リスクおよび高リスクのGISTの場合、完全な病期分類を実施し、追加治療(手術、化学放射線療法、標的療法)を強く検討する必要があります。治療計画の策定は、多職種による協議と個々の症例に基づいて行う必要があります。
(3)低悪性度SMT:例えば、低リスクのGISTは、治療後6~12ヶ月ごとにEUSまたは画像診断による評価を受け、その後、臨床指示に従って治療を行う必要がある。
(4)中等度および高悪性度のSMT:術後病理検査で3型胃NET、長さ2cmを超える大腸NET、中リスクおよび高リスクGISTが確認された場合は、完全な病期分類を実施し、追加治療(手術、化学放射線療法、標的療法)を強く検討する必要があります。治療計画の策定は、[about us 0118.docx] 多分野にわたる相談と個別対応。
投稿日時:2024年1月18日


