気管支鏡検査の歴史的発展
気管支鏡という広い概念には、硬性気管支鏡と軟性(柔軟性)気管支鏡が含まれるべきである。
1897
1897年、ドイツの喉頭科医グスタフ・キリアンは、史上初の気管支鏡手術を行った。彼は硬質の金属製内視鏡を用いて、患者の気管から骨の異物を取り除いた。
1904
アメリカのシュヴァリエ・ジャクソンが世界初の気管支鏡を製造する。
1962
日本の医師、池田茂人氏は世界初の光ファイバー気管支鏡を開発しました。直径わずか数ミリメートルのこの柔軟な顕微鏡気管支鏡は、数万本の光ファイバーを通して画像を伝送し、区域気管支はもちろん、亜区域気管支への挿入も容易にしました。この画期的な技術により、医師は初めて肺の奥深くの構造を視覚的に観察できるようになり、患者は局所麻酔下で検査を受けることが可能になったため、全身麻酔の必要性がなくなりました。光ファイバー気管支鏡の登場は、気管支鏡検査を侵襲的な処置から低侵襲的な検査へと変革し、肺がんや結核などの疾患の早期診断を促進しました。
1966
1966年7月、町田は世界初の真の光ファイバー式気管支鏡を開発した。同年8月には、オリンパスも初の光ファイバー式気管支鏡を開発した。その後、日本のペンタックスと富士フイルム、ドイツのウルフもそれぞれ独自の気管支鏡を発売した。
光ファイバー気管支鏡:
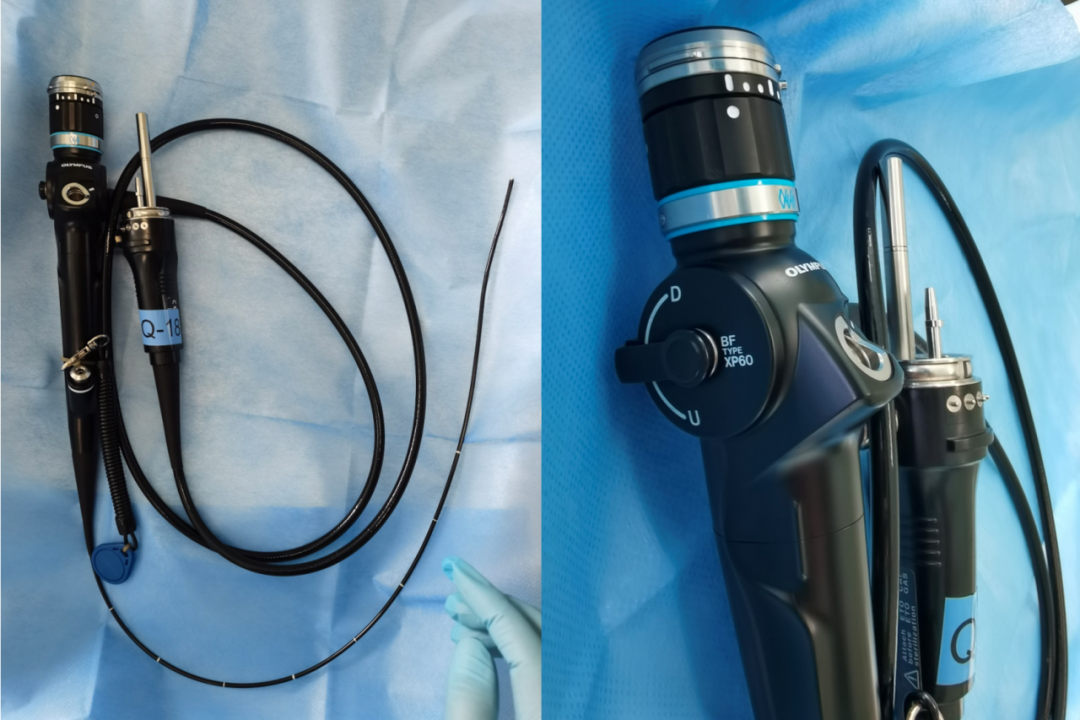
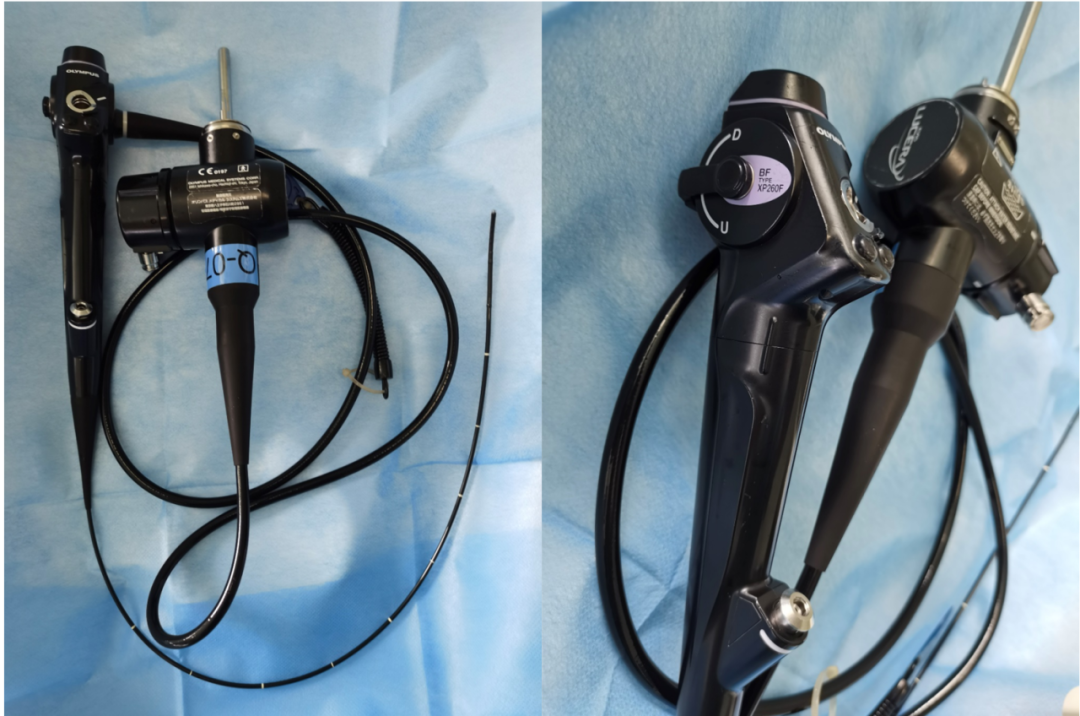
オリンパスXP60、外径2.8mm、生検チャンネル1.2mm
複合気管支鏡:
オリンパスXP260、外径2.8mm、生検チャンネル1.2mm
中国における小児気管支鏡検査の歴史
中国における小児に対する気管支鏡検査の臨床応用は、1985年に北京、広州、天津、上海、大連の小児病院によって先駆的に開始されました。この基盤の上に、1990年(正式には1991年)に、劉希成教授は、姜在芳教授の指導の下、首都医科大学付属北京児童病院に中国初の小児気管支鏡室を設立し、中国の小児気管支鏡技術システムの正式な確立を記念しました。1999年には、浙江大学医学部付属児童病院の呼吸器科が小児に対する初の気管支鏡検査を実施し、同病院は中国で小児科における気管支鏡検査と治療を体系的に実施した最初の機関の一つとなりました。
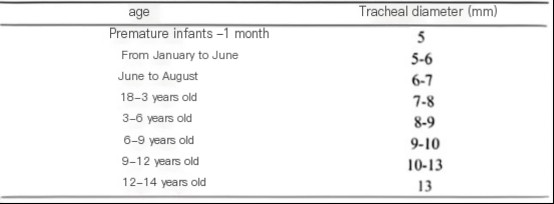
年齢別の小児の気管径
気管支鏡の様々なモデルをどのように選べばよいですか?
小児用気管支鏡の機種選択は、患者の年齢、気道サイズ、および目的とする診断と治療に基づいて決定すべきである。「中国における小児軟性気管支鏡検査ガイドライン(2018年版)」および関連資料が主要な参考資料となる。
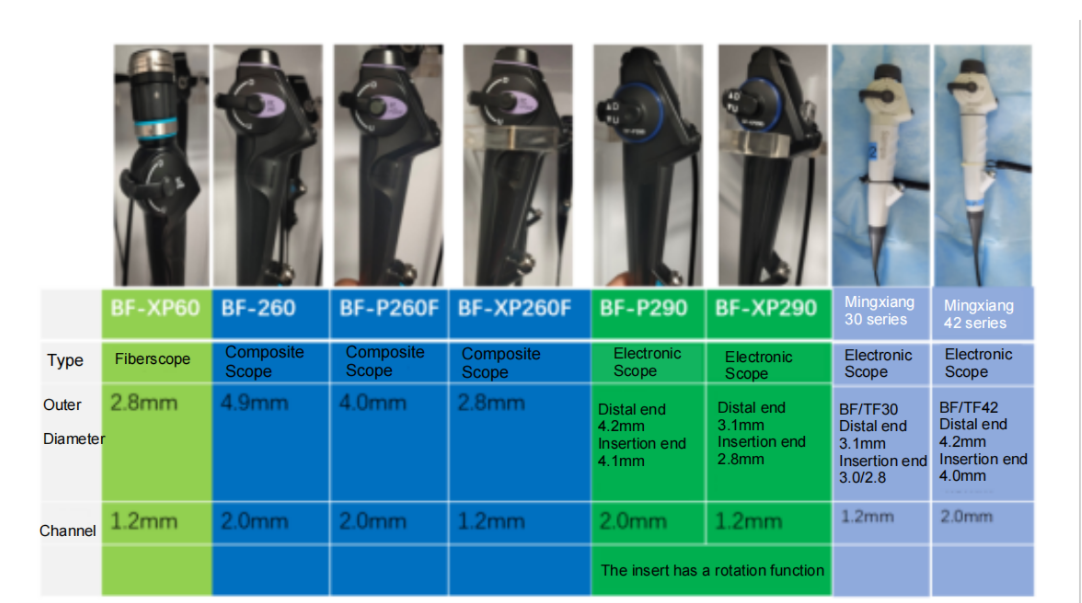
気管支鏡の種類は主に、光ファイバー式気管支鏡、電子式気管支鏡、および複合型気管支鏡に分類されます。市場には多くの新しい国内ブランドが登場しており、その多くは高品質です。私たちの目標は、より細い本体、より大きな鉗子、そしてより鮮明な画像を実現することです。
いくつかの軟性気管支鏡を紹介します。
モデル選択:
1. 直径2.5~3.0mmの気管支鏡:
新生児を含む全年齢層に適しています。現在市販されている気管支鏡は、外径2.5mm、2.8mm、3.0mmで、作業チャンネル径は1.2mmです。これらの気管支鏡は、吸引、酸素供給、洗浄、生検、ブラッシング(細毛)、レーザー拡張、および直径1mmのプレ拡張部と金属ステントを用いたバルーン拡張を行うことができます。
2. 直径3.5~4.0mmの気管支鏡:
理論的には、これは1歳以上の子供に適しています。2.0mmの作業チャンネルにより、電気凝固、凍結療法、経気管支針吸引(TBNA)、経気管支肺生検(TBLB)、バルーン拡張、ステント留置などの処置が可能です。
オリンパス BF-MP290F は、外径 3.5 mm、チャンネル径 1.7 mm の気管支鏡です。先端外径: 3.0 mm (挿入部 ≈ 3.5 mm)、チャンネル内径: 1.7 mm。1.5 mm の生検鉗子、1.4 mm の超音波プローブ、1.0 mm のブラシを通すことができます。2.0 mm 径の生検鉗子はこのチャンネルには入りません。Shixin などの国内ブランドも同様の仕様を提供しています。富士フイルムの次世代 EB-530P および EB-530S シリーズ気管支鏡は、外径 3.5 mm、チャンネル内径 1.2 mm の超薄型スコープを特徴としています。小児および成人の両方の環境で末梢肺病変の検査および介入に適しています。これらは、1.0mmの細胞診ブラシ、1.1mmの生検鉗子、および1.2mmの異物鉗子と互換性があります。
3. 直径4.9mm以上の気管支鏡:
一般的に、体重35kg以上の8歳以上の小児に適しています。2.0mmの作業チャンネルにより、電気凝固、凍結療法、経気管支針吸引(TBNA)、経気管支肺生検(TBLB)、バルーン拡張、ステント留置などの処置が可能です。一部の気管支鏡は作業チャンネルが2mmより大きく、介入処置に便利です。
直径
4.特殊なケース:外径2.0mmまたは2.2mmで作業チャンネルのない極細気管支鏡は、未熟児または正期産児の末梢細気管支の検査に使用できます。また、重度の気道狭窄のある乳幼児の気道検査にも適しています。
つまり、適切なモデルは、患者の年齢、気道サイズ、診断および治療のニーズに基づいて選択され、安全かつ確実な処置を保証する必要がある。
鏡を選ぶ際に注意すべき点:
外径4.0mmの気管支鏡は1歳以上の小児に適していますが、実際の手術では、1~2歳児の気管支深部に到達するのは困難です。そのため、1歳未満、1~2歳、体重15kg未満の小児には、通常、外径2.8mmまたは3.0mmの細い気管支鏡が日常的な手術に使用されます。
3~5歳で体重15~20kgの子供には、外径3.0mmの薄型ミラーまたは外径4.2mmのミラーを選択できます。画像検査で無気肺の領域が広く、痰栓が詰まっている可能性が高い場合は、吸引力が強く吸引しやすい外径4.2mmのミラーを最初に使用することをお勧めします。その後、深部穿孔や探索には3.0mmの薄型ミラーを使用できます。PCD、PBBなどを考慮し、子供に多量の膿性分泌物が出やすい場合は、吸引しやすい外径4.2mmの厚型ミラーを選択することもお勧めします。また、外径3.5mmのミラーも使用できます。
5歳以上で体重20kg以上の小児には、一般的に外径4.2mmの気管支鏡が推奨されます。2.0mmの鉗子チャンネルは、操作と吸引を容易にします。
しかし、以下のような状況では、より細い外径2.8/3.0mmの気管支鏡を選択する必要があります。
① 解剖学的気道狭窄:
・先天性または術後の気道狭窄、気管支軟化症、または外因性圧迫性狭窄。・声門下または最も狭い気管支部分の内径が5mm未満。
②最近の気道外傷または浮腫
・挿管後の声門/声門下浮腫、気管内熱傷、または吸入損傷。
③ 重度の喘鳴または呼吸困難
・軽度の刺激を必要とする急性喉頭気管支炎または重度の喘息発作。
④ 鼻腔が狭い鼻腔経路
・鼻腔挿入時に鼻前庭または下鼻甲介に著しい狭窄があり、4.2mm内視鏡を損傷なく通過させることができない。
⑤ 末梢気管支(グレード8以上)を貫通する必要性。
• 重度のマイコプラズマ肺炎で無気肺を伴う場合、急性期に複数回の気管支鏡下肺胞洗浄を行っても無気肺が改善しない場合は、細径内視鏡を用いて気管支鏡の先端部を深く穿孔し、小さく深い喀痰栓を探索・治療する必要があるかもしれません。 • 重度の肺炎の後遺症である気管支閉塞(BOB)が疑われる場合は、細径内視鏡を用いて、罹患した肺区域の亜分枝および亜亜分枝を深く穿孔することがあります。 • 先天性気管支閉鎖症の場合も、深部気管支閉鎖に対して細径内視鏡による深部穿孔が必要です。 • さらに、びまん性末梢病変(びまん性肺胞出血や末梢結節など)には、より細径の内視鏡が必要となる場合があります。
⑥ 頸部または顎顔面部の同時変形
・小顎症または頭蓋顔面症候群(ピエール・ロバン症候群など)により、口腔咽頭腔が制限されている場合。
⑦ 短時間で完了し、診断検査のみで済む
・必要なのはBAL(気管支肺胞洗浄)、ブラッシング、または簡単な生検のみであり、大型の器具は不要で、細い内視鏡を使用することで刺激を軽減できます。
⑧ 術後経過観察
・二次的な粘膜損傷を最小限に抑えるため、最近硬性気管支鏡検査またはバルーン拡張術を受けた。
要するに:
「狭窄、浮腫、呼吸困難、鼻孔の狭小化、末梢部の深部、変形、検査時間の短縮、術後回復」—これらの症状のいずれかが見られる場合は、2.8~3.0mmの細い内視鏡に切り替えてください。
4. 8歳以上で体重35kg以上の小児には、外径4.9mm以上の内視鏡を選択できます。ただし、通常の気管支鏡検査では、特別な処置が必要な場合を除き、より細い内視鏡の方が患者への刺激が少なく、合併症のリスクも軽減されます。
5. 富士フイルムの現在の小児用EBUSの主力モデルはEB-530USです。主な仕様は以下のとおりです。先端外径:6.7mm、挿入管外径:6.3mm、作業チャンネル:2.0mm、作業長:610mm、全長:880mm。推奨年齢と体重:内視鏡の先端径が6.7mmであるため、12歳以上または体重40kg以上の小児に推奨されます。
オリンパス超音波気管支鏡:(1)リニアEBUS(BF-UC190Fシリーズ):12歳以上、40kg以上。(2)ラジアルEBUS+超薄型ミラー(BF-MP290Fシリーズ):6歳以上、20kg以上。より幼い子供の場合は、プローブとミラーの直径をさらに小さくする必要があります。
様々な気管支鏡検査法の紹介
気管支鏡は、その構造と画像化原理に基づいて、以下のカテゴリーに分類されます。
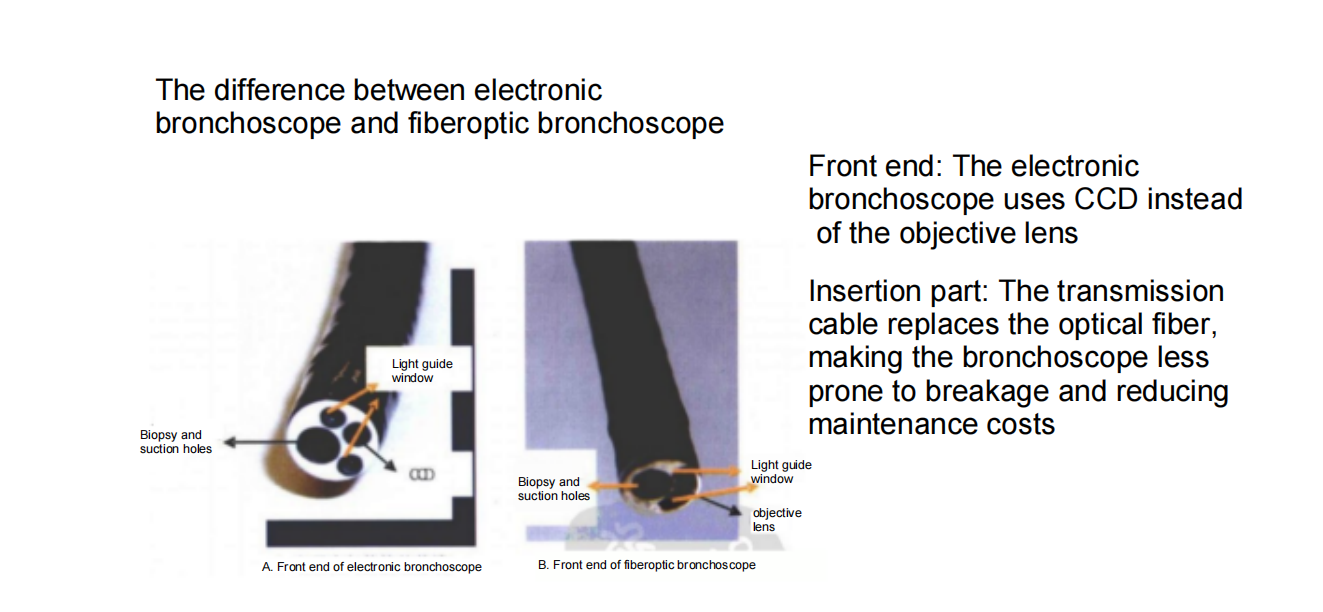
光ファイバー気管支鏡
電子気管支鏡
複合気管支鏡
自家蛍光気管支鏡
超音波気管支鏡
……
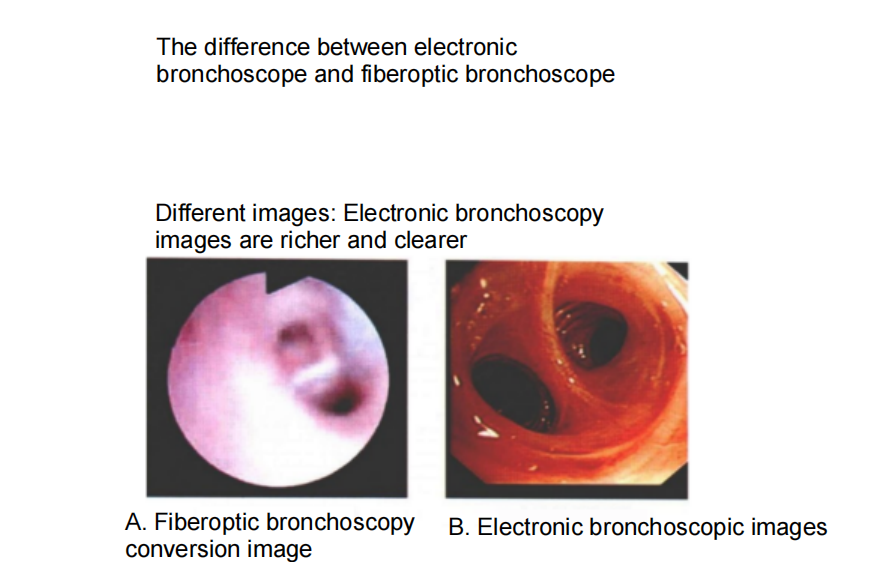
ファイバー気管支鏡検査:
電子気管支鏡:
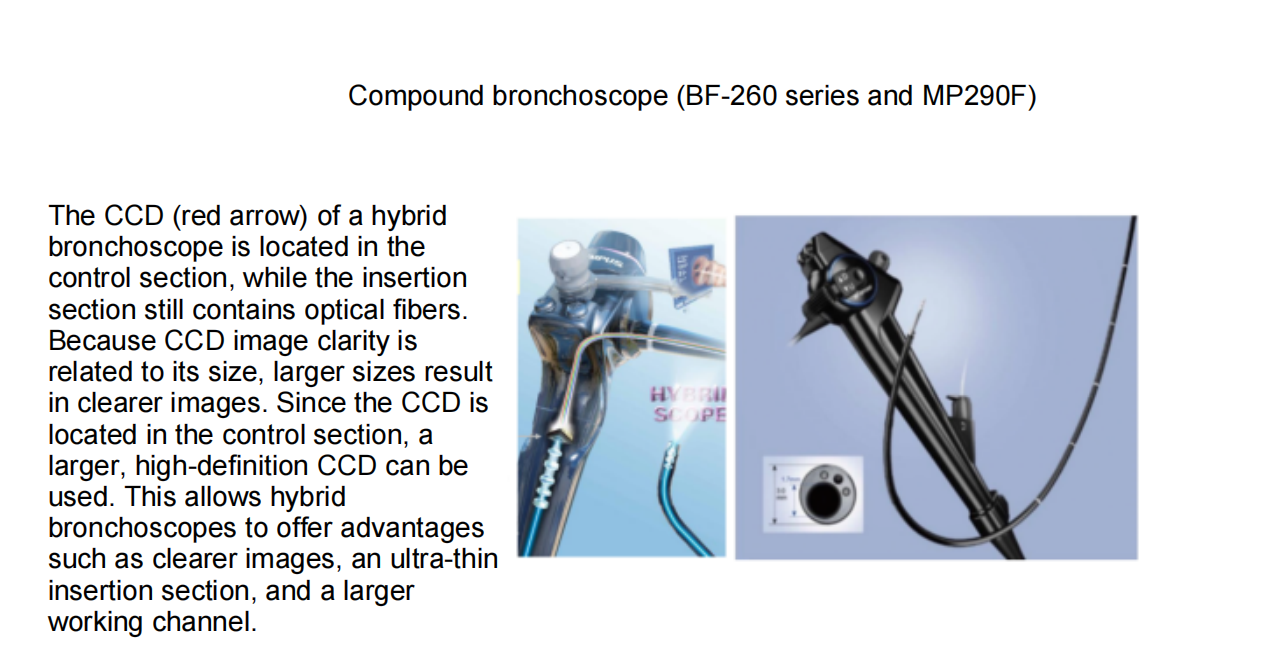
複合気管支鏡:
その他の気管支鏡:
超音波気管支鏡(EBUS):電子内視鏡の先端に超音波プローブが組み込まれたもので、「気道B超音波」と呼ばれています。気道壁を貫通し、縦隔リンパ節、血管、気管外の腫瘍を鮮明に可視化できます。特に肺がん患者の病期診断に適しています。超音波ガイド下穿刺により、縦隔リンパ節のサンプルを正確に採取し、腫瘍が転移しているかどうかを判断できるため、従来の開胸手術の侵襲を回避できる可能性があります。EBUSは、太い気道の周囲の病変を観察する「大型EBUS」と、末梢肺病変を観察する「小型EBUS」(末梢プローブ付き)に分けられます。「大型EBUS」は、気道外の縦隔内の血管、リンパ節、占拠性病変の関係を明確に示します。また、リアルタイムモニタリング下で病変部に直接経気管支針吸引を行うことが可能となり、周囲の大血管や心臓構造への損傷を効果的に回避し、安全性と精度を向上させます。「小型EBUS」は本体が小型であるため、従来の気管支鏡では到達できない末梢肺病変を鮮明に観察できます。導入シースと併用することで、より精密な検体採取が可能になります。
蛍光気管支鏡検査:免疫蛍光気管支鏡検査は、従来の電子気管支鏡と細胞の自家蛍光、情報技術を組み合わせ、腫瘍細胞と正常細胞の蛍光の違いを利用して病変を特定します。特定の波長の光を照射すると、前癌病変や初期段階の腫瘍は正常組織とは異なる独特の蛍光を発します。これにより、従来の内視鏡検査では検出が困難な微小な病変も検出できるため、肺がんの早期診断率が向上します。
超薄型気管支鏡:極細気管支鏡は、直径が小さい(通常3.0mm未満)ため、より柔軟な内視鏡技術です。主に肺末梢部の精密な検査や治療に用いられます。その最大の利点は、第7区域以下の亜区域気管支を視覚化できることであり、微細な病変をより詳細に検査することが可能です。従来の気管支鏡では到達困難な細い気管支にも到達できるため、早期病変の発見率が向上し、外科的侵襲も軽減されます。「ナビゲーション+ロボティクス」分野における最先端のパイオニア:肺という「未開拓の領域」を探求する。
電磁ナビゲーション気管支鏡検査(ENB)は、気管支鏡にGPSを搭載するようなものです。術前には、CTスキャンを用いて3D肺モデルが再構築されます。手術中は、電磁測位技術によって内視鏡が複雑な気管支枝を通り抜け、直径わずか数ミリメートルの小さな末梢肺結節(例えば、5mm以下のすりガラス状結節)を正確に標的として生検やアブレーションが行われます。
ロボット支援気管支鏡検査:内視鏡は、医師がコンソールから操作するロボットアームによって制御されるため、手の震えの影響を排除し、より高い位置決め精度を実現します。内視鏡の先端は360度回転するため、曲がりくねった気管支経路を柔軟にナビゲートできます。複雑な肺手術における精密な操作に特に適しており、すでに小さな肺結節の生検やアブレーションの分野で大きな成果を上げています。
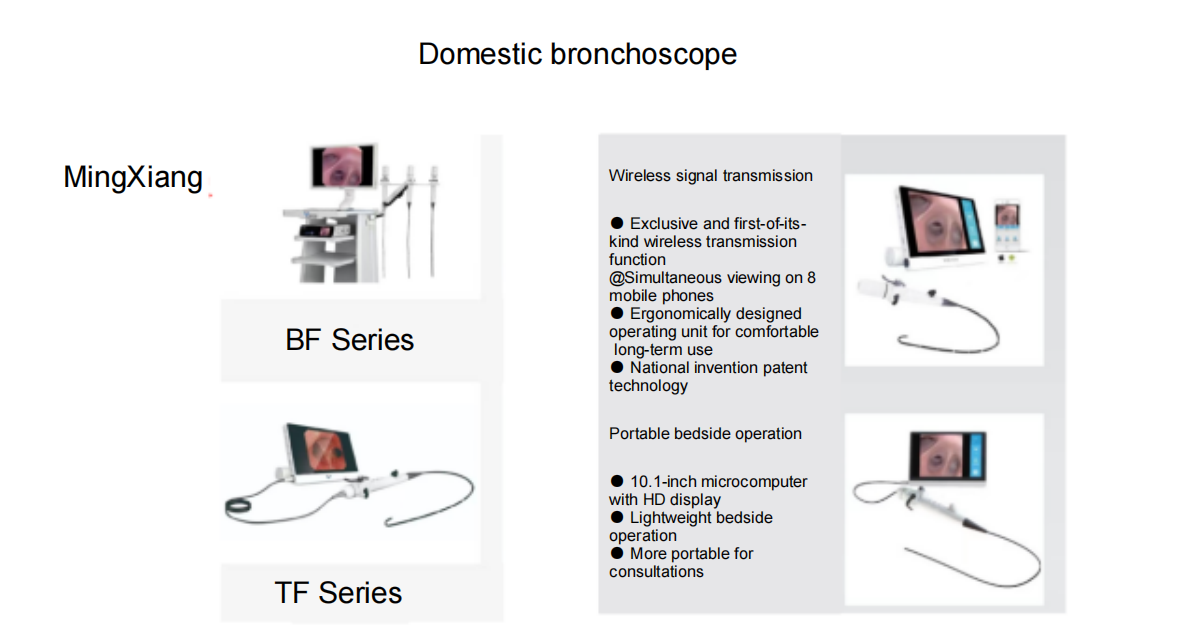
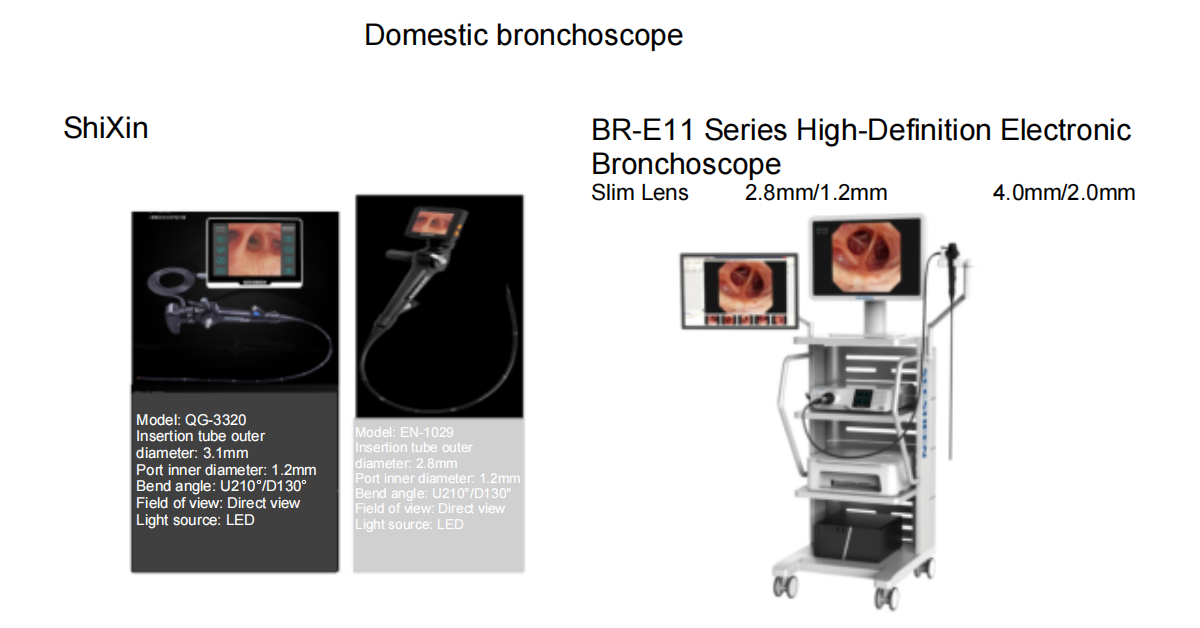
国内で販売されている気管支鏡の例:
さらに、奥華や華光といった多くの国内ブランドも優れています。
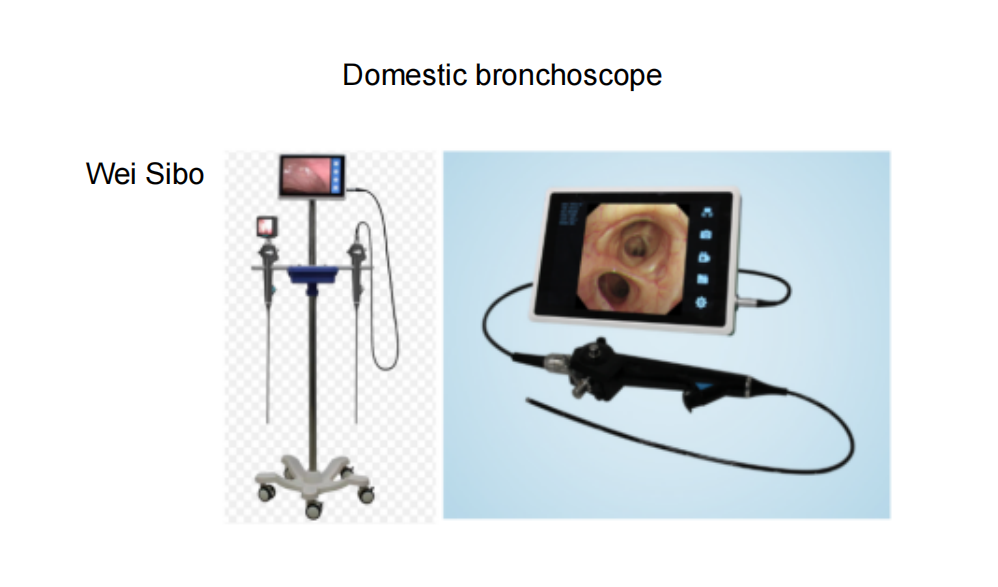
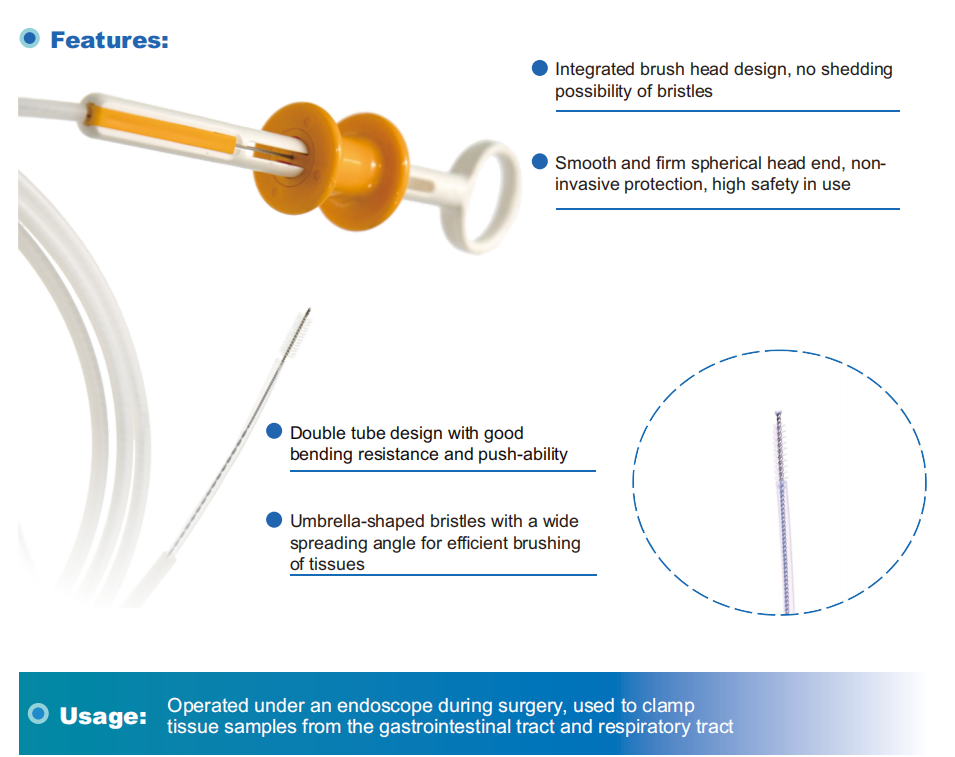
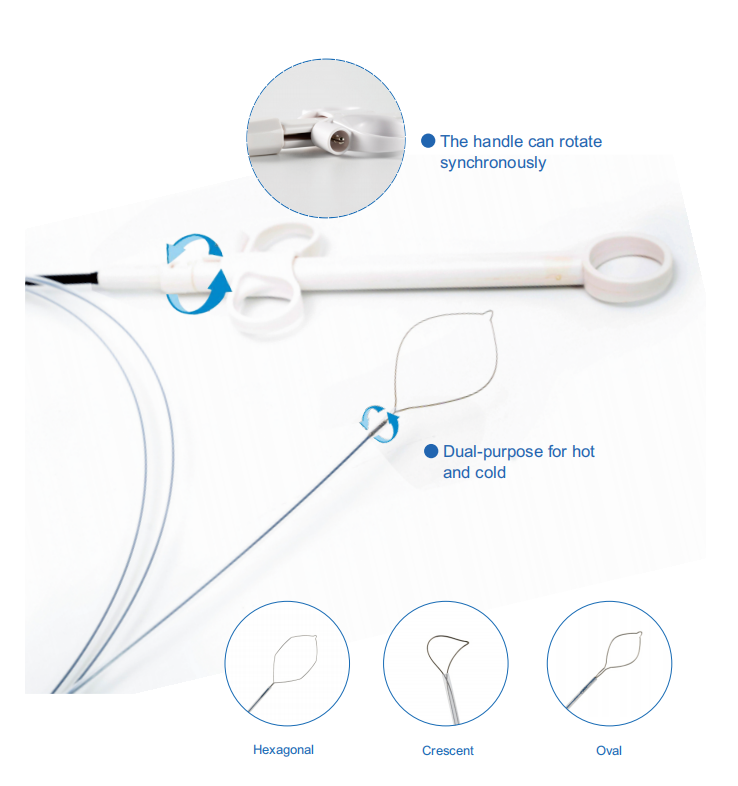
気管支鏡検査用の消耗品として、どのようなものを提供できるか見てみましょう。
こちらが、当社の売れ筋商品である気管支鏡検査対応の内視鏡用消耗品です。
使い捨て生検鉗子1.8mm生検鉗子再利用可能な気管支鏡検査用
1.0mm生検鉗子使い捨て気管支鏡用
投稿日時:2025年9月3日