1.胃内視鏡検査が必要な理由は何ですか?
生活ペースや食習慣の変化に伴い、消化器疾患の発生率も変化している。中国では、胃がん、食道がん、大腸がんの発生率が年々増加している。
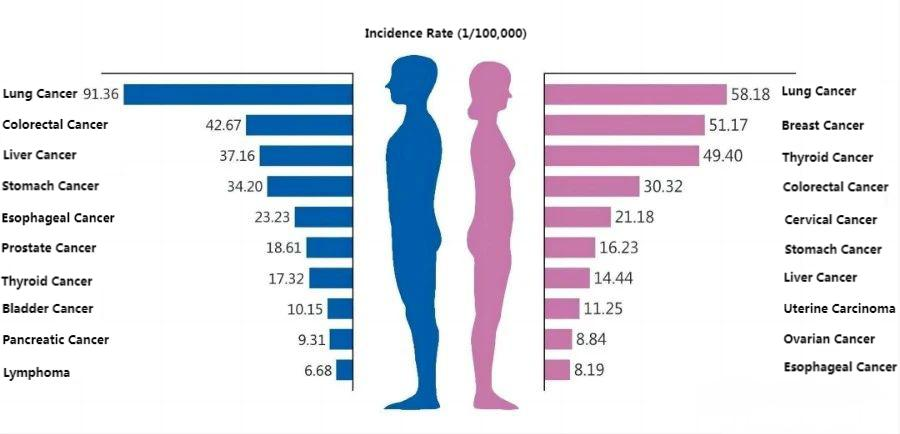
消化管ポリープ、早期の胃がんや腸がんには基本的に特異的な症状がなく、進行期になっても症状が全く現れない場合もあります。消化管悪性腫瘍の患者のほとんどは、診断時にはすでに進行期にあり、早期腫瘍と進行期腫瘍では予後が全く異なります。
胃腸内視鏡検査は、消化器疾患、特に初期段階の腫瘍を検出するための標準的な検査法です。しかし、人々は胃腸内視鏡検査について十分な知識を持っていなかったり、根拠のない噂を信じたりして、検査を受けることをためらったり、怖がったりしています。その結果、多くの人が早期発見と早期治療の機会を失っています。したがって、「無症状」の胃腸内視鏡検査が必要とされています。
2. 胃内視鏡検査はどのような場合に必要ですか?
40歳以上の一般の方々には、定期的に消化器内視鏡検査を受けることをお勧めします。今後は、検査結果に基づいて3~5年ごとに再検査を行うことができます。普段から様々な消化器症状がある方は、いつでも消化器内視鏡検査を受けることをお勧めします。胃がんや腸がんの家族歴がある場合は、30歳から消化器内視鏡検査による経過観察を開始することをお勧めします。
3. なぜ40歳なのか?
胃がんや大腸がんの95%は胃ポリープや腸ポリープから発生し、ポリープが腸がんに進行するには5~15年かかります。それでは、私の国における悪性腫瘍の発症年齢の転換点を見ていきましょう。
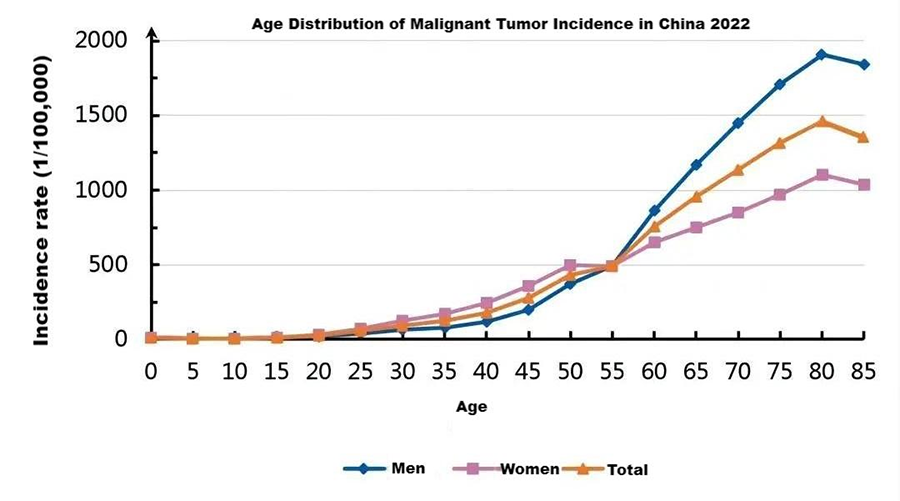
このグラフから、我が国における悪性腫瘍の発生率は0~34歳では比較的低く、35~40歳で著しく増加し、55歳で転換点を迎え、80歳前後でピークに達することがわかる。
病気の進行法則によれば、55歳-15歳(大腸がんの進行サイクル)=40歳となります。40歳では、ほとんどの検査でポリープが発見されるだけで、これらは切除され定期的に検査されるため、大腸がんに進行することはありません。一歩後退して考えてみると、たとえがんになったとしても、早期がんである可能性が高く、大腸内視鏡検査で完全に治癒できる可能性が高いのです。
そのため、消化管腫瘍の早期発見・早期発見に注意を払うよう促されているのです。適切な時期に胃腸内視鏡検査を行うことで、胃がんや腸がんを効果的に予防できます。
4. 通常の痛みのない胃腸内視鏡検査には、どのような方法が良いですか?また、恐怖心チェックについてはどうでしょうか?
痛みに弱く、心理的な恐怖心を克服できず、内視鏡検査が怖い場合は、無痛検査を選択してください。そのような問題がない場合は、通常の検査を選択してください。
通常の胃腸内視鏡検査では、吐き気、腹痛、腹部膨満感、嘔吐、手足のしびれなど、多少の不快感が生じる場合があります。しかし、通常は、過度に緊張せず、医師に協力的な態度で臨めば、ほとんどの人は耐えることができます。ご自身で判断してみてください。協力的な方であれば、通常の胃腸内視鏡検査でも満足のいく理想的な検査結果が得られますが、過度の緊張で協力が取れない場合は、検査結果に多少影響が出る可能性があります。
無痛胃内視鏡検査:本当に怖いという方は、無痛胃内視鏡検査を選ぶことができます。もちろん、医師による診察を受け、麻酔の条件を満たしていることが前提となります。誰もが麻酔に適しているわけではありません。そうでない場合は、我慢して通常の検査を受けるしかありません。何事も安全が第一です!無痛胃内視鏡検査は、比較的ゆったりと詳細な検査が可能で、医師の負担も大幅に軽減されます。
5.痛みのない消化器内視鏡検査の利点と欠点は何ですか?
利点:
1. 全く不快感なし:プロセス全体を通して眠っていて、何も知らず、ただ甘い夢を見ているだけです。
2. 損傷が少ない: 吐き気や不快感を感じないため、鏡による損傷の可能性もはるかに低くなります。
3.注意深く観察する:あなたが眠っている間、医師はあなたの不快感を気にすることなく、より落ち着いて注意深くあなたを観察します。
4.リスクの軽減:通常の胃内視鏡検査では刺激が生じ、血圧や心拍数が急激に上昇しますが、無痛なので、もうそのような心配をする必要はありません。
欠点:
1.比較的面倒:通常の胃腸内視鏡検査と比較して、心電図検査、検査前に留置注射針が必要、家族の付き添いが必要、検査後1日間は運転できないなど、特別な準備要件がいくつかあります。
2. 少し危険です。全身麻酔なので、通常の麻酔よりもリスクが高くなります。血圧の低下、呼吸困難、誤嚥などが起こる可能性があります。
3. 実行後のめまい:実行中は何も感じませんが、実行後は酔ったようにめまいを感じますが、もちろん長くは続きません。
4. 少し高価:通常の胃腸内視鏡検査と比較すると、無痛内視鏡検査の価格はやや高めです。
5.誰もができるわけではありません。無痛検査には麻酔評価が必要です。麻酔薬や鎮静剤にアレルギー歴のある人、痰の多い気管支炎の人、胃に多くの残留物がある人、重度のいびきや睡眠時無呼吸のある人、肥満の人、麻酔に耐えられない心臓や肺の病気の人、緑内障、前立腺肥大症、尿閉の既往歴のある患者、妊婦や授乳中の女性などは、無痛検査を受けることができません。
6. 無痛の消化器内視鏡検査のための麻酔は、人を愚かにしたり、記憶喪失にしたり、IQに影響を与えたりするのでしょうか?
全く心配する必要はありません!無痛消化器内視鏡検査で使用される静脈麻酔薬はプロポフォールという乳白色の液体で、医師はこれを「ハッピーミルク」と呼んでいます。プロポフォールは非常に速やかに代謝され、数時間以内に完全に分解・代謝されるため、体内に蓄積することはありません。投与量は、患者の体重、体力、その他の要因に基づいて麻酔科医が決定します。基本的に、患者は後遺症もなく約10分で自然に覚醒します。ごく少数の人は酔ったような感覚を覚えるかもしれませんが、自然に覚醒する人はごくわずかです。その感覚はすぐに消えます。
したがって、正規の医療機関で専門医によって実施される限り、過度に心配する必要はありません。
5.麻酔には何かリスクがありますか?
具体的な状況については上記で説明したが、臨床手術は100%リスクフリーとは保証できないものの、少なくとも99.99%の確率で成功裏に実施できる。
6.腫瘍マーカー検査、採血検査、便潜血検査は、消化管内視鏡検査の代わりになりますか?
できません!一般的に、消化器系のスクリーニングでは、便潜血検査、4種類の胃機能検査、腫瘍マーカーなどが推奨されます。それぞれに用途があります。
7.便潜血検査:主な目的は、消化管内の隠れた出血の有無を確認することです。初期の腫瘍、特に微小癌は、初期段階では出血しません。便潜血検査は陽性反応を示し続け、細心の注意が必要です。
8.胃機能検査:主な目的は、ガストリンとペプシノゲンの分泌が正常かどうかを判断することです。これは、胃がんのリスクが高いかどうかをスクリーニングするための検査です。異常が見つかった場合は、直ちに胃内視鏡検査を実施する必要があります。
腫瘍マーカー:一定の価値はあるものの、腫瘍スクリーニングの唯一の指標として用いるべきではありません。炎症によっても腫瘍マーカーが上昇することがあり、また、腫瘍の中には中期から後期になるまで正常な状態を保つものもあります。したがって、腫瘍マーカーの値が高いからといって恐れる必要はありませんが、正常値であっても無視することはできません。
9. カプセル内視鏡検査、バリウム造影検査、呼気検査、CT検査は、消化管内視鏡検査の代わりになりますか?
それは不可能です!呼気検査ではヘリコバクター・ピロリ菌感染の有無しか検出できず、胃粘膜の状態を確認することはできません。バリウム造影検査では消化管の「影」や輪郭しか見ることができないため、診断的価値は限られています。
カプセル内視鏡検査は初期スクリーニングの手段として利用できます。しかし、病変の吸引、洗浄、検出、治療といった機能が備わっていないため、たとえ病変が発見されたとしても、二次的な処置には従来の内視鏡検査が必要となり、費用が高額になるという問題があります。
CT検査は進行した消化管腫瘍の診断には一定の価値があるが、早期癌、前癌病変、および消化管の一般的な良性疾患に対する感度は低い。
一言で言えば、消化器がんを早期に発見したいのであれば、消化器内視鏡検査は欠かせない。
10.痛みのない消化器内視鏡検査は同時に行うことはできますか?
はい、検査前に医師に事前に連絡し、麻酔評価のための心電図検査を完了しておく必要があることにご注意ください。同時に、ご家族の方に付き添っていただく必要があります。麻酔下で胃内視鏡検査を行い、その後大腸内視鏡検査を行う場合、または無痛の消化器内視鏡検査と同時に行う場合は、麻酔は1回分しかかからないため、費用も安くなります。
11. 私は心臓が弱いのですが、胃腸内視鏡検査を受けることはできますか?
状況によります。以下の場合は、内視鏡検査は依然として推奨されません。
1.重度の不整脈、心筋梗塞活動期、重度の心不全や喘息などの重度の心肺疾患、横になれない呼吸不全患者、内視鏡検査に耐えられない患者。
2.ショックが疑われ、バイタルサインが不安定な患者。
3. 精神疾患または重度の知的障害があり、内視鏡検査に協力できない人(必要に応じて無痛胃内視鏡検査を実施)。
4. 内視鏡を挿入できない急性かつ重度の咽頭疾患。
5. 食道および胃の急性腐食性炎症の患者。
6.明らかな胸腹部大動脈瘤および脳卒中(出血および急性梗塞を伴う)の患者。
7. 血液凝固異常。
12. 生検とは何ですか?胃に損傷を与える可能性はありますか?
生検は生検鉗子胃腸管から少量の組織片を採取し、病理検査に送って胃病変の性質を調べる。
生検の際、ほとんどの人は何も感じません。まれに、お腹をつままれるような感覚を覚えるかもしれませんが、痛みはほとんどありません。採取する組織は米粒ほどの大きさで、胃粘膜への損傷はごくわずかです。さらに、組織採取後、医師は内視鏡を用いて出血を止めます。検査後に医師の指示に従えば、再出血の可能性は非常に低くなります。
13.生検が必要なということは、癌であることを意味しますか?
いえ、そうではありません!生検を受けるということは、病気が深刻だという意味ではなく、胃内視鏡検査中に医師が病変組織の一部を採取して病理学的分析を行うということです。例えば、ポリープ、びらん、潰瘍、隆起、結節、萎縮性胃炎などは、病気の性質、深さ、範囲を判断し、治療方針や経過観察の指針とするために用いられます。もちろん、医師は癌が疑われる病変に対しても生検を行います。したがって、生検は胃内視鏡検査の診断を補助するためのものであり、生検で採取されたすべての病変が悪性病変であるとは限りません。あまり心配せず、病理検査の結果を辛抱強くお待ちください。
多くの人が消化器内視鏡検査に抵抗を感じるのは本能的なものだと理解していますが、ぜひ消化器内視鏡検査についてもっと知っていただきたいと思います。このQ&Aをお読みいただければ、より明確な理解が得られるはずです。
私たち、江西卓瑞華医療器械有限公司は、内視鏡消耗品を専門とする中国のメーカーです。 生検鉗子, ヘモクリップ, ポリプスネア, 硬化療法用針, スプレーカテーテル, 細胞診用ブラシ,ガイドワイヤー, 石拾いかご, 鼻腔胆汁ドレナージカテーテルなど、広く使用されているEMR、ESD、ERCP当社の製品はCE認証を取得しており、工場はISO認証を取得しています。当社の製品はヨーロッパ、北米、中東、そしてアジアの一部地域に輸出され、多くのお客様から高い評価と賞賛をいただいております。
投稿日時:2024年4月2日

